Si la vaccination est aujourd’hui la principale voie de sortie pour mettre enfin un terme à la pandémie, le dépistage conserve une place prépondérante : cela permet d’identifier les personnes malades, et donc contagieuses, afin qu’elles puissent s’isoler efficacement et être soignées. Plusieurs techniques existent, mais toutes n’ont pas la même efficacité ni les mêmes usages.
On fait le point entre les formes de dépistage utilisées aujourd’hui en France pour détecter le coronavirus SARS-CoV-2 :
- Le test RT-PCR nasopharyngé ;
- Le test RT-PCR salivaire ;
- Le test antigénique ;
- L’autotest antigénique ;
- Le test sérologique.
Test RT-PCR nasopharyngé
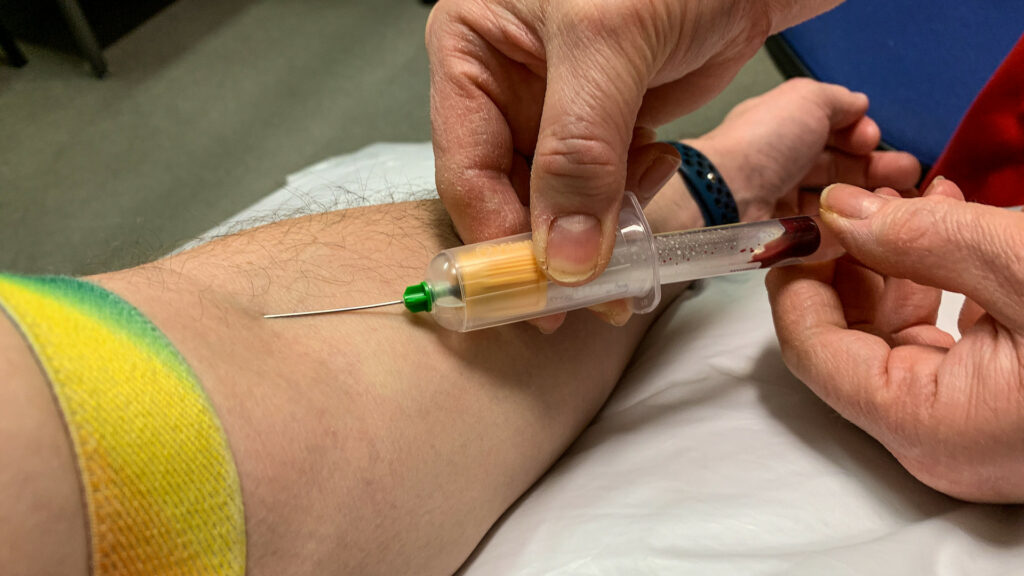
Le test RT-PCR démarre par un prélèvement dit « nasopharyngé », désormais bien connu, qui consiste à insérer, une narine après l’autre, un long écouvillon (coton-tige) jusqu’à la paroi arrière du pharynx (soit une profondeur d’environ 7 cm). Ensuite, l’écouvillon est cassé dans un tube, acheminé vers un laboratoire.
L’analyse consiste à détecter le matériel génétique du pathogène s’il est présent dans les cellules. Pour ce faire, il faut d’abord extraire et amplifier ce matériel. Des plaques contenant l’échantillon sont préparées par le personnel scientifique, puis placées dans des automates d’extraction. Ensuite, une fois les extraits d’ARN récupérés, c’est la phase d’amplification (dite polymérisation en chaîne). Le but est d’obtenir un grand nombre de copies d’une petite quantité d’ADN ou d’ARN. Le matériel génétique est à nouveau préparé par le personnel scientifique, puis placé dans un nouvel automate, où des variations de température permettent de procéder à l’amplification de l’ARN du coronavirus — s’il est présent.
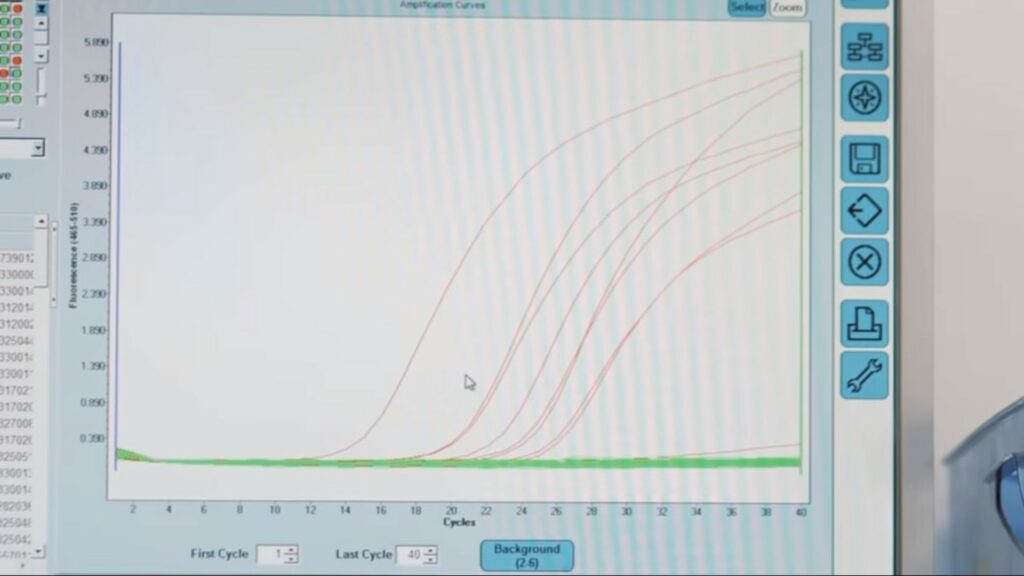
Sur l'écran, toute une plaque d'échantillon. Les courbes rouges sigmoïdes signifient des tests positifs. La courbe rouge plus faible, au bas de l'écran, est un test positif à faible charge virale. Les courbes verts, plates, sont des tests négatifs.
Source : Numerama / Arnaud Gelineau
À la fin, le résultat apparaît sur le système informatique sous forme de courbes à évaluer. « Du moment que vous avez des courbes qui augmentent, et qui ont une forme sigmoïde, c’est un échantillon positif. Un échantillon négatif reste complètement plat », nous montrait la technicienne Sabria Boudjahlat lors d’un reportage que nous avons réalisé dans un laboratoire. Les courbes permettent également d’évaluer la charge virale.
Le dépistage RT-PCR nasopharyngé est le test le plus efficace (jusqu’à 95 % de sensibilité) et, sans flux tendu, le résultat est disponible en 24-48h.
Test RT-PCR salivaire
Le dépistage salivaire relève également d’un test RT-PCR, mais la technique de prélèvement est différente. Cela consiste plus simplement à cracher dans un tube, ce qui est moins invasif, raison pour laquelle ces tests sont essentiellement déployés dans les écoles. Petite règle toutefois à bien respecter : il ne faut ni boire ni manger dans les 30 minutes qui précèdent le prélèvement.
La technique d’analyse, en RT-PCR, est la même pour les tests nasopharyngés. En revanche, le résultat est moins fiable, ces tests étant moins sensibles — environ 85 %.

Les tests salivaires comme nasopharyngés sont analysés de la même façon en RT-PCR.
Source : Numerama
Test antigénique
Les tests antigéniques classiques sont réalisés avec un prélèvement nasopharyngé par un écouvillon dans les narines (cela se distingue des autotests antigéniques, voir section plus bas). Ils sont en revanche très différents dans la méthode d’analyse.
Le résultat est obtenu en 30 minutes. « Dans la technique PCR, on va au plus profond du virus : on va chercher son matériel génétique, c’est-à-dire son ARN. Dans les tests antigéniques, en revanche, on va chercher les protéines de structure du virus, en surface », nous a décrit Michel Guyon, directeur de la distribution au sein de la branche diagnostique de l’entreprise pharmaceutique Roche. Quelques secondes après le prélèvement, l’échantillon récupéré est mis dans un tube, au contact d’une substance appelée tampon. Au sein du tube, le liquide est donc composé de deux « milieux » chimiques : le prélèvement et le tampon. Après la mélange et la réaction chimique, on récupère le haut du tube avec une pipette, afin de déposer des petites gouttes sur la plaquette du test (ressemblante aux tests de grossesse).
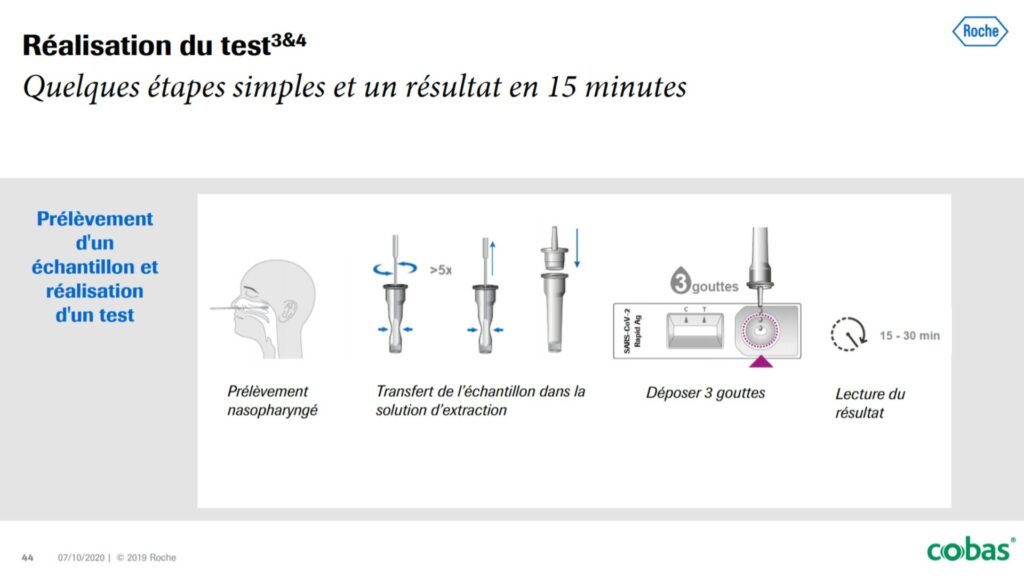
Document représentant les étapes du test antigénique, issu d'un document de Roche.
« Ce dispositif contient des anticorps. Il y a un principe de clé/serrure : quand le bon anticorps est au contact du bon antigène, ils vont créer un complexe. C’est ce qu’on va mesurer », explique Michel Guyon dans Numerama. Les petites gouttes issues du prélèvement migrent dans le dispositif jusqu’à rencontrer les anticorps. Si le prélèvement contient bien les antigènes du coronavirus, la réaction chimique provoque l’apparition d’une bande colorée.
Le test antigénique est moins sensible que le test RT-PCR. « Rechercher des protéines de surface est moins sensible que de rechercher du matériel génétique », clarifie Michel Guyon. Les tests antigéniques présentent une sensibilité de l’ordre de 80 à 95 % chez les patients symptomatiques et de l’ordre de 50 à 60 % chez les personnes asymptomatiques. De fait, quand un test antigénique est positif, il doit être confirmé par un test RT-PCR.
Autotest antigénique
Un test antigénique, comme évoqué dans la section ci-dessus, repose sur une méthode d’analyse différente mais un prélèvement nasopharyngé. La technique de prélèvement est toutefois légèrement différente pour les autotests antigéniques, c’est-à-dire des tests réalisés directement par la personne testée, en toute autonomie.
Lors d’un autotest, le prélèvement n’est pas « nasopharyngé » mais seulement « nasal ». L’écouvillon, un coton-tige plus petit mais plus épais, doit être inséré à seulement 3 à 4 cm de profondeur dans la narine (contre 7 cm de profondeur en nasopharyngé).
Boite d'un autotest antigénique.
Source : Roche
La suite de l’analyse est similaire aux tests antigéniques classiques réalisés par un tiers. En revanche, le prélèvement étant plus superficiel, et totalement dépendant de comment il est réalisé, l’autotest s’avère moins sensible et moins fiable que les autres tests — une sensibilité difficile à chiffrer puisqu’elle dépend de l’usage.
Test sérologique
Tous les dépistages évoqués dans les sections précédentes permettent de savoir, avec une sensibilité variable, si l’on est infecté ou non au moment T du test. A contrario, les tests sérologiques servent à déterminer une infection passée, à travers une prise de sang visant à détecter ou non les anticorps que le corps développe contre le coronavirus. Ils fonctionnent dans l’ensemble très bien et permettent de réaliser des enquêtes de séroprévalence dans un lieu et une population (c’est-à-dire la proportion de personnes qui ont été infectées et qui sont potentiellement immunisées).
Il existe également des « tests sérologiques rapides », qui peuvent être achetés en pharmacie et permettent d’obtenir un résultat en une trentaine de minutes. Notre enquête à leur sujet a toutefois révélé qu’ils sont peu fiables ; parfois mal expliqués en officine ; davantage confusants qu’autre chose ; et trop cher pour leur utilité. De fait, il vaut mieux se tourner vers ces tests sérologiques rapides seulement sous la recommandation d’un médecin, dans un cadre spécifique.
+ rapide, + pratique, + exclusif
Zéro publicité, fonctions avancées de lecture, articles résumés par l'I.A, contenus exclusifs et plus encore.
Découvrez les nombreux avantages de Numerama+.
Vous avez lu 0 articles sur Numerama ce mois-ci
Tout le monde n'a pas les moyens de payer pour l'information.
C'est pourquoi nous maintenons notre journalisme ouvert à tous.
Mais si vous le pouvez,
voici trois bonnes raisons de soutenir notre travail :
- 1 Numerama+ contribue à offrir une expérience gratuite à tous les lecteurs de Numerama.
- 2 Vous profiterez d'une lecture sans publicité, de nombreuses fonctions avancées de lecture et des contenus exclusifs.
- 3 Aider Numerama dans sa mission : comprendre le présent pour anticiper l'avenir.
Si vous croyez en un web gratuit et à une information de qualité accessible au plus grand nombre, rejoignez Numerama+.
Toute l'actu tech en un clin d'œil
Ajoutez Numerama à votre écran d'accueil et restez connectés au futur !

Tous nos articles sont aussi sur notre profil Google : suivez-nous pour ne rien manquer !