Au rang des idées reçues très diffusées pendant la pandémie, les vaccins contre le coronavirus sont souvent en première ligne, ce qui est alimenté par une désinformation très active sur les réseaux sociaux. C’est tout particulièrement le cas pour les vaccins basés sur l’ARN messager, de Pfizer et Moderna, contre le coronavirus.
Deux principales idées reçues circulent sur ces vaccins : on ne connaîtrait rien d’eux ; ils modifieraient notre ADN. Deux affirmations factuellement fausses.
L’ARN messager ne peut pas modifier l’ADN
Il est assez simple de comprendre pourquoi un vaccin basé sur l’ARN messager (ARNm) ne peut pas modifier votre ADN (et encore moins faire de vous des « organismes génétiquement modifiés »). Il suffit pour cela de comprendre le processus biologique à l’œuvre dans la transcription puis la traduction de l’ARNm.
L’ARNm est injecté dans le corps sous la forme d’une molécule qui porte des instructions pour la production d’une protéine issue du coronavirus, appelée protéine Spike. C’est avec cette protéine que le coronavirus infecte, mais, dans un tel vaccin, il n’y a pas le virus avec, seulement la séquence génétique de la protéine. Un vaccin ARNm apporte donc la recette aux cellules du corps, pour qu’elles créent par elles-mêmes cette protéine. Cela permet au système immunitaire d’apprendre à la reconnaître, à la combattre. Le jour où le coronavirus se présente, le corps connaît la protéine Spike du coronavirus et peut aisément la « repousser » avant l’infection (ou avant qu’elle se développe).
À retenir : l’ARNm contient des instructions génétiques pour que le corps produise lui-même une protéine spécifique, il ne modifie/altère pas le contenu de votre code génétique. Ce sont deux processus biologiquement distincts.
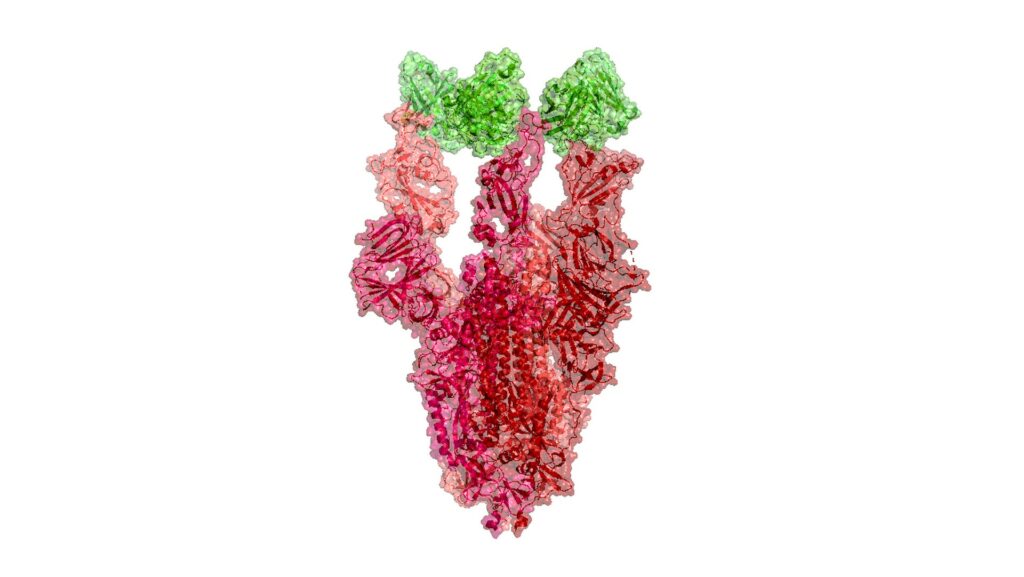
Représentation visuelle de la protéine en forme de pointe du nouveau coronavirus.
Source : Protein Data BankCe processus de création d’une protéine a lieu dans une couche spécifique des cellules : leur cytoplasme. L’ARNm transporte ses instructions jusque dans cette région, pour les transmettre à des complexes appelés ribosomes. Ces derniers vont traduire les instructions pour la production de la cellule. Le génome (l’ADN / le matériel génétique) est situé dans le noyau de la cellule. Or, le cytoplasme est une couche extérieure. Le noyau est bien protégé dans son compartiment : la séquence génétique contenue dans l’ARNm n’atteint jamais le noyau et le génome. Et de toute façon, cette séquence génétique est spécifique à la production de la protéine Spike, elle n’implique rien d’autre, rien de plus.
L’ARN messager est quelque chose de temporaire, de très ciblé, distinct de l’ADN. Il s’opère rapidement une mécanique de dégradation de la molécule : comme un messager, justement, il ne fait qu’apporter un message et sa mission s’arrête là. « Le temps pendant lequel cet ARN survit dans les cellules est relativement bref (…). Ce que vous faites vraiment, c’est afficher une recette pendant quelques heures dans la cellule qui fabrique la protéine », illustre dans AP le spécialiste des maladies pulmonaires Dan Culver.
À retenir : la traduction des instructions fournies par l’ARN messager se produit dans une couche de la cellule appelée cytoplasme, distinctement séparée du noyau de la cellule qui contient le génome. L’ARNm n’est pas programmé pour faire quoi que ce soit d’autre que sa mission au sein du cytoplasme, et ce processus est très bref.
Tout ceci relève par ailleurs d’une procédure biologique bien huilée qui n’a rien d’artificielle : le corps humain est habitué à tout cela, de la production de protéines à la dégradation de l’ARNm. En clair, il n’est pas possible que l’ARN messager utilisé par un vaccin modifie votre ADN.
Ce qu’on sait de ces vaccins
En l’occurrence, il est non seulement faux de dire que le vaccin basé sur l’ARNm peut modifier l’ADN, mais on ne peut pas non plus dire qu’il s’agit de techniques dont on ne connait absolument rien. Deux points à retenir :
- Aucun vaccin de ce type n’a été mis en distribution auparavant. Mais cette technique basée sur l’ARNm pour des vaccins ou des thérapies est étudiée depuis les années 1990 et a fait des percées significatives depuis. Nombre de scientifiques estiment depuis plusieurs années qu’il s’agit d’une nouvelle voie prometteuse pour les sciences médicales ; des essais ont eu lieu pour le virus Zika, pour la grippe, pour Ebola, pour le cancer.
- Les laboratoires Pfizer et Moderna ont procédé à diverses publications tout au long de leurs essais cliniques, ce qui offre à toute la communauté scientifique un regard sur comment leurs vaccins sont conçus, et leurs effets.
C’est l’occasion de rappeler que la « course au vaccin » n’a rien de néfaste : elle est bénéfique. Si cela va si vite, c’est parce que face à l’urgence, la recherche scientifique connaît une émulation. Chaque laboratoire publie ses données plus rapidement que d’habitude, ce qui bénéficie à tout le monde. En cas d’erreurs éventuelles, des pairs peuvent les relever, et c’est plus rapidement corrigé : la surveillance est donc presque décuplée par rapport aux temps normaux. Cette course lève par ailleurs des obstacles administratifs, financiers, humains, ce qui accélère la recherche sans la précipiter car toutes les étapes de la méthode scientifique sont respectées.
On sait par ailleurs que ces vaccins sont à la fois sûrs et efficaces. Ils ne déclenchent pas d’effets secondaires graves ou inhabituels (juste de la fatigue, des crampes… de façon temporaire), sauf dans des cas extrêmement rares à l’échelle des dizaines de millions de personnes vaccinées dans le monde — et dans des proportions plus infimes que les risques posés par le coronavirus. Leur efficacité dépasse 90 % contre les souches précédentes du coronavirus. Face au variant Delta, cette efficacité baisse légèrement (88 % au lieu de 93 %, pour Pfizer), mais cela reste très élevé. Le vaccin de Pfizer freine par ailleurs à 96 % les formes graves de la maladie, ce qui est déterminant pour éviter une pression hospitalière, sauver des vies et éviter des covids longs.
Quant à la durée de l’immunité, cela reste plus compliqué à déterminer à l’heure actuelle. De premières études suggèrent toutefois que les vaccins de Pfizer et Moderna confèrent une immunité assez robuste dans le temps, bien qu’elle ne soit pas à toute épreuve (l’efficacité ne sera jamais de 100 % dans une population, l’important reste d’éviter un maximum d’infections et, plus encore, les formes graves).
+ rapide, + pratique, + exclusif
Zéro publicité, fonctions avancées de lecture, articles résumés par l'I.A, contenus exclusifs et plus encore.
Découvrez les nombreux avantages de Numerama+.
Vous avez lu 0 articles sur Numerama ce mois-ci
Tout le monde n'a pas les moyens de payer pour l'information.
C'est pourquoi nous maintenons notre journalisme ouvert à tous.
Mais si vous le pouvez,
voici trois bonnes raisons de soutenir notre travail :
- 1 Numerama+ contribue à offrir une expérience gratuite à tous les lecteurs de Numerama.
- 2 Vous profiterez d'une lecture sans publicité, de nombreuses fonctions avancées de lecture et des contenus exclusifs.
- 3 Aider Numerama dans sa mission : comprendre le présent pour anticiper l'avenir.
Si vous croyez en un web gratuit et à une information de qualité accessible au plus grand nombre, rejoignez Numerama+.
Toute l'actu tech en un clin d'œil
Ajoutez Numerama à votre écran d'accueil et restez connectés au futur !

Pour ne rien manquer de l’actualité, suivez Numerama sur Google !












